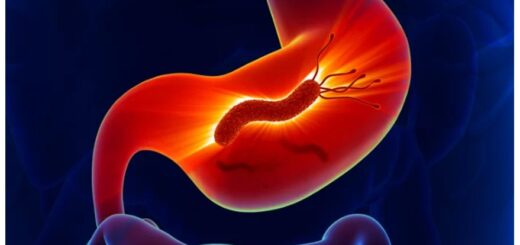
Як дізнатися, що Helicobacter pylori не реагує на антибіотики
Першим сигналом, що Helicobacter pylori може не реагувати на призначені антибіотики, є відсутність клінічного поліпшення. Пацієнт продовжує відчувати біль у шлунку, печію, нудоту чи тяжкість навіть після завершення курсу лікування. У нормі симптоми повинні поступово слабшати, які збереження чи посилення може вказувати на неефективність терапії. Ще однією важливою ознакою є позитивний результат контрольних тестів після лікування. Зазвичай, через 4-6 тижнів після закінчення терапії проводиться дихальний тест, аналіз калу на антиген або гастроскопія з біопсією. Якщо бактерія продовжує виявлятися, це може свідчити про її стійкість до використаних антибіотиків.
Причиною резистентності Helicobacter pylori часто стає неправильне чи неповне лікування. Наприклад, якщо пацієнт пропускає прийом препаратів, самостійно скорочує курс або використовує невідповідні дози. Також важливу роль відіграє висока стійкість бактерії до певних антибіотиків у конкретному регіоні, що робить стандартні схеми менш ефективними. Для уточнення ситуації лікар може призначити тест на резистентність Helicobacter pylori – https://diagen.com.ua/2026/01/17/test-na-rezystentnist-helicobacter-pylori-do-amoksyczylinu-tetraczyklinu-ta-furazolidonu-koly-empirychna-terapiya-ne-praczyuye/. Цей аналіз дозволяє визначити, яким саме антибіотиків бактерія чутлива, а яких, немає. Найбільш точним методом є бактеріологічне дослідження біоптату слизової оболонки шлунка з подальшим тестуванням чутливості до антибіотиків.
Навіщо проводять тест на резистентність?
Існують молекулярні методи діагностики, наприклад, ПЛР-аналіз, який виявляє мутації в генах Helicobacter pylori, пов’язані зі стійкістю. Ці методи швидше за класичні посіви і дозволяють оперативно скоригувати лікування, що особливо важливо при повторних невдалих спробах терапії. Основна мета проведення тесту на резистентність – https://diagen.com.ua/, підвищити ефективність лікування. Замість “сліпого” підбору антибіотиків лікар отримує точну інформацію і може призначити препарати, які справді вплинуть на конкретний штам бактерії. Це знижує ризик повторного лікування та розвитку ускладнень.
Крім того, такий підхід допомагає запобігти подальшому розвитку стійкості. Нераціональне застосування антибіотиків сприяє формуванню “сильних” штамів бактерій, які складніше піддаються терапії. Індивідуальний підбір препаратів дозволяє мінімізувати цей ризик та зберегти ефективність доступних ліків.